Диабетическая нефропатия – это осложнение сахарного диабета. Сразу же после развития сахарного диабета начинаются первые отрицательные изменения в полости почек, а финальным этапом станет развитие почечной недостаточности в запущенной форме.Чтобы не вызвать появление такого осложнения, необходимо соблюдать меры профилактики, а также проходить своевременное медицинское обследование. Ведь современные диагностические меры и эффективное лечение позволят замедлить наступление такого серьёзного осложнения.
Что такое нефропатия при сахарном диабете
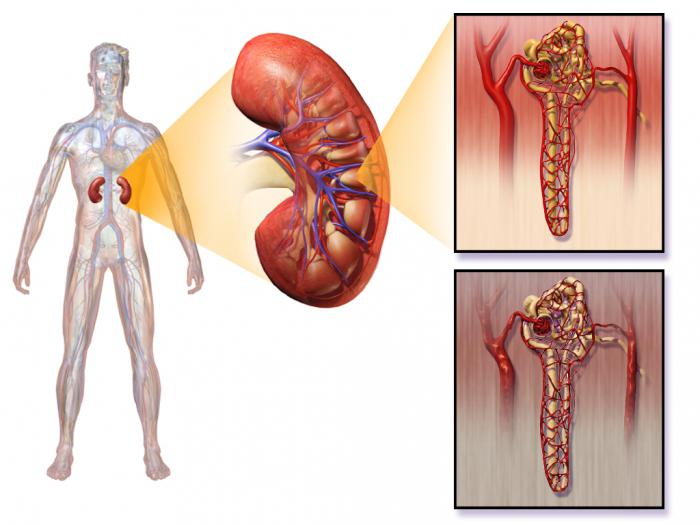
Осложнения, протекающие при развитии сахарного диабета, вызывают у врачей и больных чувство тревоги. К таким серьёзным осложнениям относится и диабетическая нефропатия, появляющаяся примерно у 75% больных диабетом и часто ведёт к смертельному исходу.
Стоит знать, что от нефропатии при сахарном диабете 1 типа смертность находится на 1 месте. Если же наблюдается диабет 2 типа, то летальный исход находится на 2 месте, особенно если осложнение затрагивает сосуды и сердце. Интересным моментом является тот факт, что данное заболевание намного чаще диагностируют у пациентов с диабетом 1 типа, а именно у мужчин и подростков, нежели у детей, возраст которых младше 10 лет.
Нужно знать, что нефропатия диабетическая объединяет в группу следующие заболевания:
- пиелонефрит;
- артериосклероз самых больших артерий почек;
- некроз канальцев парного органа;
- появление в таких канальцах жировых отложений;
- диабетический гломерулосклероз и др.
Все они имеют собственные симптомы, которые нужно знать для постановки правильного диагноза.
Диабетическая нефропатия не является самостоятельной болезнью, поскольку она включает в себя целую серию различных патологий, при которых развивается сильнейшее поражение сосудов почек в результате развитого диабета, протекающего в хронической форме.
Причины заболевания
После повышения уровня глюкозы у человека, больного диабетом, этот компонент сразу же начинает отрицательно действовать на организм, выполняя функции токсина, а значит, сильно его отравляя. В результате этого почки уже не могут полноценно справляться с поставленной задачей и очищать внутренние органы и системы от лишних примесей и вредных веществ.
Это приводит к тому, что ослабевает почечное кровоснабжение, происходит накапливание ионов натрия, что вызывает сужение почечных просветов, что отрицательно влияет на функционирование органа. Давление в этих сосудах постепенно растёт, а парный орган понемногу разрушается – это способствует ещё большему повышению давления. Однако, несмотря на данную ситуацию, нарушение целостности почек наблюдается не у каждого больного, страдающего диабетом.
Выделяется несколько главных теорий появления диабетической нефропатии у человека, а именно:
- обменная;
- гемодинамическая;
- генетическая.
При обменных причинах болезни главная разрушающая роль отводится увеличенному содержанию глюкозы в токе крови, от чего страдает большинство кровеносных сосудов, находящихся в организме. В итоге её отрицательное действие вызывает ухудшение кровотока в сосудах, нарушает здоровое и правильное течение обменных процессов, в кровеносных сосудах накапливаются жиры, что и вызывает развитие нефропатии у больного.
Гемодинамическая причина состоит в том, что во время развития сахарного диабета наблюдается ухудшение кровообращения в почках, что приводит к резкому увеличению давления. В итоге в урине накапливается много белка-альбумина, сосуды под повышенным давлением быстро разрушаются и повреждённые места на них покрываются рубцовой тканью.
Врождённые причины, состоящие из наследственной предрасположенности, чаще всего объясняют наличие у пациента сахарного диабета. То же самое относится и к диабетической нефропатии.
Если человек болен сахарным диабетом, внутренние механизмы организма на генетическом уровне ускоряют появление нарушения целостности сосудов, локализующихся в почках.
Стадии и признаки болезни
Классификация диабетической нефропатии подразумевает разделение данной болезни на стадии. При этом стоит знать, что при диабетической нефропатии классификация по стадиям основывается на резком появлении болезни и значительном нарушении почечной функции. Также здесь учитываются нарушения показателей лабораторных исследований, а также симптомы развивающейся патологии.
Выделяются такие стадии диабетической нефропатии:
- 1 стадия – гиперфункция парного органа, которая поддаётся лечению;
- 2 стадия – начальные изменения перестройки структуры парного органа;
- 3 стадия – развитие кардинальных изменений;
- 4 стадия –нефропатия в выраженном виде;
- 5 стадия – терминальная, уремическая нефропатия, вызывающая необратимые изменения для поражённого органа.
Начальный этап характеризуется усилением кровотока в парном органе и отсутствием проведения фильтрации урины, что происходит в результате увеличения размера клубочков. Повышается и скорость функционирования данных клубочков до 140 мл/мин, что на 20-40% превышает норму. Этот фактор отражает реакцию организма на постоянное повышение сахара и затем приобретает прямую зависимость.
Внешние признаки патологии, а также отёки на первой стадии не беспокоят больного. Белок мочи не повышается, сама урина практически не меняет свой состав, а давление человека находится в норме.
При второй стадии не отмечаются какие-либо внешние проявления болезни.
Однако к признакам, развивающимся на 1 стадии,присоединяется нарушение структуры тканей, из которых состоит парный орган:
- Утолщение мембраны, локализующейся в клубочках,через 2 года от начала появления сахарного диабета.
- Разрастание заместительной ткани между сосудами, которые нередко бывают разного размера.
Также может наблюдаться повышенный уровень белка-альбумина в урине при высоких показателях глюкозы в организме, декомпенсации диабета или же во время осуществления на организм сильной нагрузки.
Диабетическая нефропатия 3 стадии представляет собой последний латентный период, при развитии которого ещё не наблюдается особых внешних симптомов. Происходит незначительное и постепенное увеличение АД, однако иногда бывают его резкие скачки. Также при проведении лабораторного анализа в моче обнаруживается белок, что говорит о том, что риск развития почечных патологий вырос в 20 раз.
Если будет проведена несвоевременная диагностика диабетической нефропатии и больного начнут поздно лечить, то уровень альбумина в моче станет ежегодно увеличиваться, однако на состоянии организма это никак не отразится.
4 стадия, которая характеризуется как выраженная нефропатия, развивается спустя 10 лет после начала диагностирования диабета. Именно в это время проявляются первые симптомы болезни, такие как понижение скорости фильтрации клубочков и протеинурия, которая характеризуется выделением вместе с мочой более 500 мг белка на протяжении суток. Это означает, что нарушение целостности почек уже стало полностью необратимым.
Диабетическая нефропатия на пике своей выраженности характеризуется следующими признаками:
- сильные боли в висках;
- упадок сил;
- отёки, которые затрагивают сначала ноги, а затем лицевую часть, живот и область груди;
- потеря аппетита;
- боль или неприятные ощущения в сердечной мышце;
- постоянная жажда;
- тошнота;
- одышка;
- необоснованное увеличение давления.
Недостаток белка и прочих элементов в крови компенсируется переработкой внутренних ресурсов организма – это вызывает нормализацию баланса данного компонента. Точно также осуществляется и саморазрушение организма, в результате которого больной быстро теряет собственный вес, однако это не вызывает особых причин для беспокойства, ведь недостаток веса компенсируется отёками. Диуретики в данном случае оказываются малоэффективными, и жидкость из организма удаётся выводить только при помощи пункции.
На завершающей стадии наблюдается необратимый склероз почечных сосудов и образование рубца. Вся полость парного органа быстро твердеет, СКФ сильно падает и достигает показателей – менее 10 мл/мин. Нарастает концентрация в организме токсичных веществ, поскольку прекращается фильтрация жидкостей в организме.
Лабораторные исследования показывают следующие результаты анализов:
- гиперлипидемия – очень высокая концентрация липопротеинов в русле крови;
- гипопротеинемия – чрезвычайно низкий уровень белка в токе крови;
- лейкоцитоз – повышениелейкоцитов;
- анемия – низкий гемоглобин;
- изогипостенурия – выделение через определённый промежуток времени мочи, плотность и концентрация которой постоянно будет схожей.
Спустя некоторое время развивается олигурия, при которой наблюдается снижение общего количества урины, а также анурия – при её развитии моча совсем не проникает в полость пузыря. Спустя примерно 4-5 лет эта стадия перетекает в необратимую, что значительно ухудшает состояние больного.
Стоит знать, что перетекание почечной недостаточности в запущенную форму наступает через 20 лет после начала развития диабета.
Значительно раньше болезнь развивается в таких случаях:
- при наличии артериальной гипертензии;
- низкомгематокрите;
- гиперлипидемии;
- при возникновении частых отёков;
- при неблагоприятной предрасположенности.
При диагностировании болезни на 1-3 стадии от неё удастся избавиться, особенно если было проведено своевременное лечение диабетической нефропатии и постоянно корректируется количество сахара в русле крови.
На более поздних этапах уже не удаётся восстановить структуру почек, поэтому цель терапии нефропатии у взрослого и ребёнка заключается в недопущении данного состояния.
Как проявляется патология
Вовремя диагностировать диабетическую нефропатию способны некоторые виды анализов, при помощи которых удаётся определить уровень белка-альбумина в урине больного человека. Они назначаются всем пациентам, страдающим сахарным диабетом.
При протеинурии появляются следующие симптомы:
- постоянная сонливость;
- частая слабость;
- ухудшение аппетита или его полное отсутствие;
- необоснованное снижение веса;
- чувство жажды;
- тошнота;
- часто возникающие скачки АД;
- отёки.
На завершающем этапе течения болезни в урине появляются вкрапления крови, а также происходит усиление отёков. Давление нередко поднимается до показателей, угрожающих жизни больного. Причём на фоне таких высоких значений больной не испытывает слабости, головокружения и головной боли. Поэтому выявить развитие артериальной гипертонии удастся только при помощи периодического измерения давления.
Помимо развития почечных симптомов, также появляются нарушения в течении диабета, которые нетрудно не заметить. К примеру, понижается сахар в моче и крови, ухудшается состояние, что является серьёзным предвестником отрицательного прогноза.
Лечение и профилактика
Такая патология, как диабетическая нефропатия, требует обязательного лечения, ведь терапия болезни на первой и самой безопасной стадии имеет благоприятный прогноз.
Основные препараты, которые применяют для лечения нефропатии:
- Ингибиторы АПФ –Эналаприл, Фозиноприл, Лизиноприл. Они контролируют повышение АД, защищая сердце и почки. Довольно часто препараты, которыми проводится лечение нефропатии, обладают пролонгированным действием, поэтому их нужно принимать один раз в сутки. Если же данные препараты вызывают неприятные побочные эффекты, то вместо них больному назначают блокаторы рецепторов ангиотензина-ІІ.
- Симвастатин и Аторвастатин – это препараты, которые снижают количество липидов, а также уровень холестерина в организме. Данные лекарства обычно применяют длительными курсами.
- Чтобы эффективно восстановить уровень эритроцитов, а также гемоглобина в русле крови, больным назначают лекарства на основе железа, такие как Эритропоэтин, Ферроплекс, Тардиферон и др.
- Скорректировать выраженные отёки при диабетической нефропатии помогают такие диуретики, как Гипотиазид, Лазикс и Фуросемид.
В том случае, если развилась почечная недостаточность, требуется проведение гемодиализа.
Не меньшее значение имеет и профилактика диабетической нефропатии, которой нужно следовать сразу же после начала развития диабета:
- соблюдение диеты;
- контроль за количеством сахара;
- нормализация АД, иногда это делается во время приёмапрепаратов;
- профилактика возникновения атеросклероза.
Нужно всегда помнить о том, что признаки нефропатии не проявляются длительное время, поэтому только регулярное посещение специалиста, а также сдача лабораторных анализов помогут поставить своевременный диагноз и избежать осложнения.
При течении патологии питание обязательно должно быть сбалансированным, содержащим большое количества белка, а также полезных витаминов и элементов. Ведь именно они способны поддерживать нормальное состояние здоровья больного.
Также для избавления от нефропатии могут применяться и народные методы, которые являются прекрасным дополнением к медикаментозной терапии. Наиболее распространёнными являются рецепты на основе гречки, тыквы, простокваши и так далее.

